Pesquisadores apontam que eficácia e efeitos colaterais não são bons parâmetros de comparação entre os imunizantes; neste momento da pandemia, o mais racional é vacinar o maior número de pessoas
À espera de uma possível terceira onda, o Brasil vacina em ritmo lento. A indisponibilidade de insumos para fabricação dos imunizantes e a falta de estratégias em nível governamental para garantir o comparecimento dos cidadãos aos postos de saúde se refletem em números. Até o dia 10 de junho, quando finalizamos esta reportagem, cerca de 480 mil pessoas haviam perdido a vida para a covid-19, e os casos confirmados passavam de 17 milhões, segundo dados do Ministério da Saúde. Por outro lado, 51.846.929 de pessoas haviam recebido a primeira dose — o equivalente a 24,48% da população brasileira, e menos da metade (23.418.325) garantiram a segunda.
Nas últimas semanas, a aplicação do imunizante foi feita em menor velocidade, segundo painel do Instituto de Ciências Matemáticas e de Computação (ICMC) da USP. Mesmo com essa demora na fila, ainda há pessoas que deixam de se vacinar por terem preferência entre as três vacinas disponibilizadas pelo Programa Nacional de Imunizações (PNI), do Ministério da Saúde.
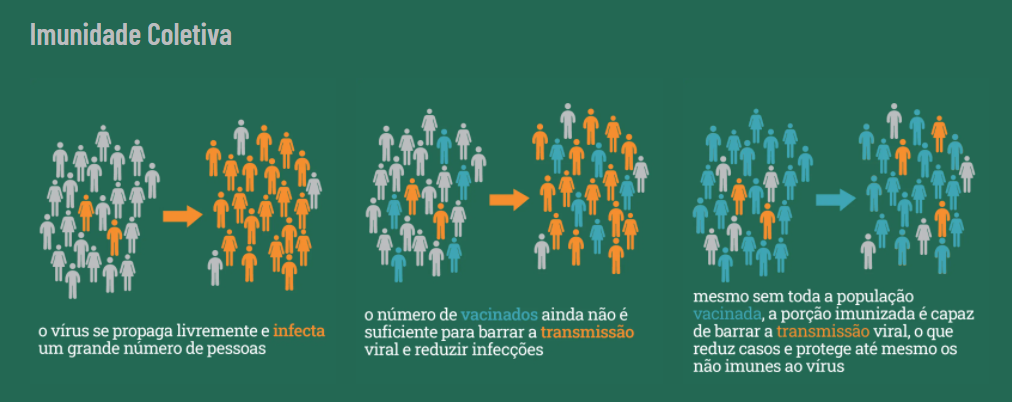
Entretanto, pesquisadores apontam que comparar as taxas de eficácia de cada imunizante não faz sentido, devido aos contextos particulares de obtenção desses dados. O mais racional, portanto, é apoiar-se nos resultados coletivos de uma vacinação em massa, que são positivos no caso dos três imunizantes aplicados. Efeitos colaterais também não devem ser levados em conta — salvo contra indicações, pois reações graves são raríssimas e variáveis em cada indivíduo.

A “queridinha” da vez é a vacina produzida pela Pfizer/BioNTech e as razões vão desde os efeitos colaterais mais comuns reportados por quem tomou a vacina de Oxford/Astrazeneca até o receio quanto à efetividade da Coronavac em reduzir número de casos e hospitalizações. Porém, de acordo com Jorge Kalil, diretor do Laboratório de Imunologia do Instituto do Coração do Hospital das Clínicas (Incor) da Faculdade de Medicina da USP (FMUSP), na qual atua como e professor de Imunologia Clínica e Alergia, o cenário atual de vacinação no País não permite que a população eleja um imunizante de preferência: “Nós temos que tomar a vacina que está disponível”, garante Kalil. “A eficácia só é importante em nível individual quando uma imunização é feita de forma preventiva ou com poucos vírus circulando.”

Costa continua: “A equiparação só pode ser feita utilizando os mesmos critérios de público e de condições, diferente do cenário no qual as vacinas são comumente comparadas ”, alerta. O estudo clínico da Coronavac, por exemplo, contou com quase sete vezes mais participantes do que o estudo da Pfizer, ambos feitos no Brasil, além de ter abrangido profissionais da saúde, que estão mais expostos ao vírus. Vale destacar que pesquisas em diferentes contextos observam diferentes resultados para o mesmo imunizante.
A Indonésia rastreou 128.290 profissionais de saúde na capital Jacarta, após a aplicação da Coronavac, realizada entre janeiro e março deste ano. Os resultados apontaram para uma proteção de 98% das mortes e 96% de hospitalização sete dias após a segunda dose. Além disso, 94% dos trabalhadores foram protegidos contra infecções sintomáticas.
Recentemente, a OMS aprovou a vacina produzida pelo Instituto Butantan para uso emergencial. “Havia muitas dúvidas sobre eficácia, mas a aprovação traz mais legitimidade para a vacina”, afirma Letícia. “O mais importante é que todo mundo vá se vacinar o mais rápido possível para conseguirmos controlar a pandemia. E que mais vacinas sejam disponibilizadas em larga escala”, ressalta.


Por Fabiana Mariz e Guilherme Gama – Jornal da USP
Arte: Moisés Dorado/Jornal da USP